Betere zorg voor CVA-patiënten
CVA is een verzamelnaam voor zowel een herseninfarct als een hersenbloeding. Dit zijn twee verschillende aandoeningen met vaak vergelijkbare, plotselinge uitvalverschijnselen zoals een scheve mond, verwarde spraak of een verlamde arm. Bij een CVA, ook wel beroerte genoemd, krijgt een deel van de hersenen geen of te weinig bloed en daardoor te weinig zuurstof. Als dit langer dan een paar minuten duurt, beginnen hersencellen te sterven en treden er uitvalsverschijnselen op. Een snelle start van de behandeling is daarom cruciaal om de kans op (blijvend) letsel te verminderen. Jaarlijks worden in Nederland ruim 40.000 CVA-patiënten opgenomen in een ziekenhuis.
Door samen te werken, beschikt ieder Santeon ziekenhuis over de behandelresultaten van patiënten uit alle Santeon ziekenhuizen samen. Daardoor hebben artsen meer informatie over een grotere groep CVA-patiënten. Zij kunnen een patiënt daardoor beter adviseren over de effecten van een behandeling in hun persoonlijke situatie. Ook proberen zij patiënten meer te betrekken bij beslissingen in het hele zorgpad.
CVA binnen het Experiment Uitkomstindicatoren
In het Experiment wordt gestreefd naar het gebruik van uitkomstindicatoren in het gehele zorgpad. Onderstaande afbeelding laat de sleutelmomenten zien binnen het zorgpad CVA. Er wordt gewerkt aan diverse projecten.
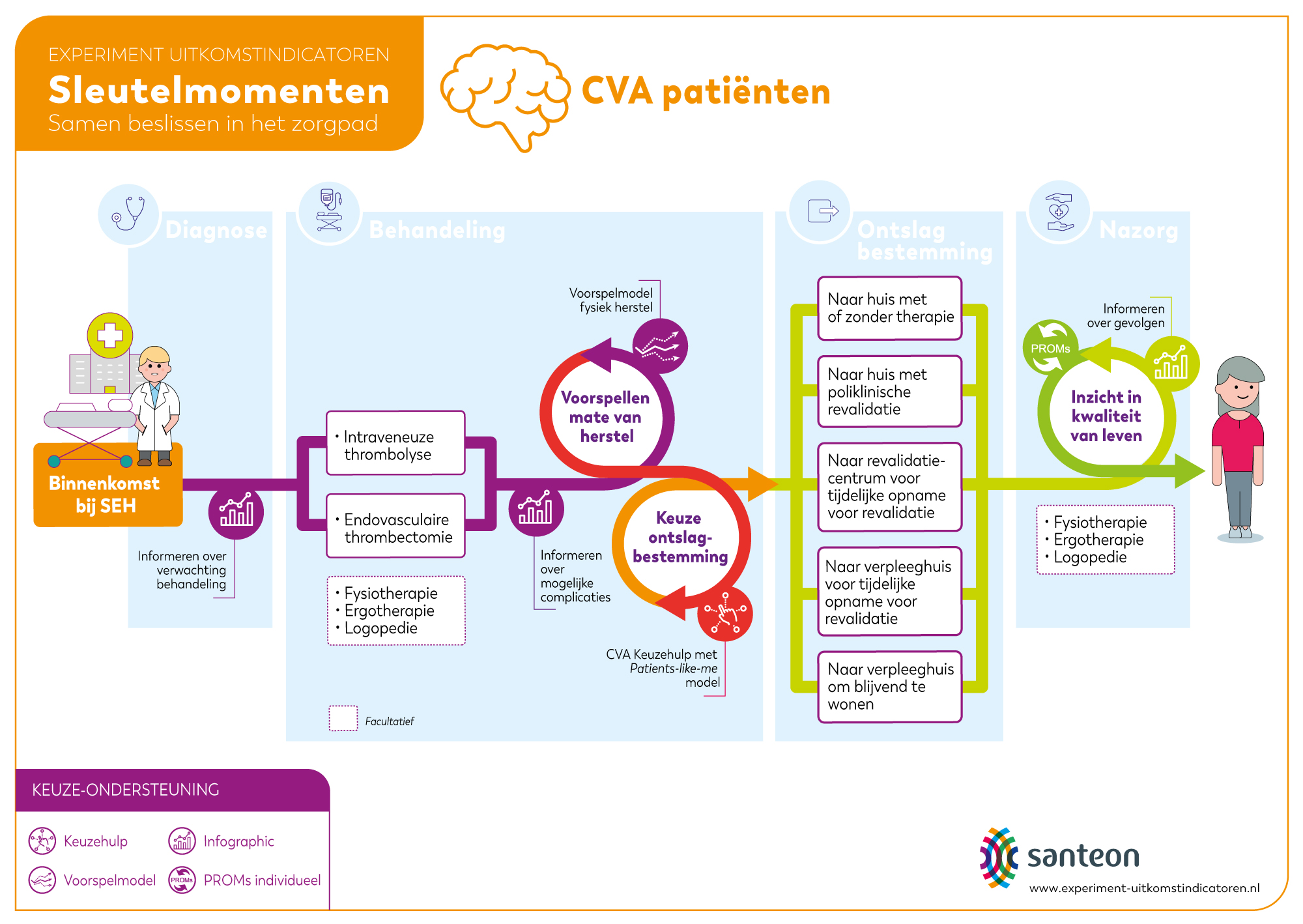
Keuze voor een ontslagbestemming en mogelijkheden voor revalidatie
Tijdens de ziekenhuisopname wordt besloten waar CVA-patiënten naartoe gaan na ontslag uit het ziekenhuis. Deze plek noemen we de ontslagbestemming. Dit kan bijvoorbeeld thuis zijn, met therapie in de eerste lijn of poliklinische revalidatie, een revalidatiecentrum, een revalidatieafdeling in een verpleeghuis of een verpleeghuis voor langdurig verblijf.
Binnen het Experiment worden patiënten op de verpleegafdeling in het ziekenhuis geïnformeerd over de mogelijkheden voor een ontslagbestemming. Wat de beste ontslagbestemming is, verschilt per patiënt. Het behandelteam geeft voor iedere patiënt aan wat er mogelijk is. Zij houden hierbij rekening met de wensen van de patiënt, de ernst van de uitvalsverschijnselen en het te verwachten herstel in het functioneren.
Daarnaast introduceert de zorgverlener een online keuzehulp. De patiënt kan deze keuzehulp (met ondersteuning van een naaste) doorlopen op de verpleegafdeling in het ziekenhuis. Met behulp van de keuzehulp wordt de patiënt geïnformeerd over de opname in het ziekenhuis, de gevolgen van een CVA en de verschillende ontslagbestemmingen. In de keuzehulp wordt gebruik gemaakt van patients-like-me uitkomstinformatie op basis van Santeon uitkomsten. Zo omvat de keuzehulp een dynamische weergave van de verdeling van de verschillende ontslagbestemmingen op basis van de leeftijd en ernst van het CVA. Op deze manier kan een patiënt goed geïnformeerd meebeslissen over de keuze voor een ontslagbestemming.
Meer informatie
- Bekijk hier een filmpje over de ervaring van een patiënt met de CVA keuzehulp.
- Lees hier meer over hoe de CVA keuzehulp is ontwikkeld.
- Voor mensen die na een CVA problemen hebben met communiceren en lezen is de CVA keuzehulp niet altijd geschikt. Er is een aanpassing ontwikkeld voor het gebruik van de CVA keuzehulp bij deze groep mensen. Meer informatie
- Er is binnen het Experiment onderzoek gedaan naar de ervaringen met samen beslissen in de acute zorg.
- Op het platform Uitkomstgericht Zorg staat dit project uitgebreid beschreven.
Voorspellen van herstel van het functioneren
De plaats en grootte van een CVA bepalen welke functies van het lichaam uitvallen. Bij een deel van de CVA-patiënten treedt er bijvoorbeeld uitval op van de arm en hand. Hoeveel herstel er optreedt, verschilt per patiënt. Kennis over het herstel van deze uitval draagt bij aan:
1) het samen met de patiënt opstellen van realistische en haalbare doelstellingen in de revalidatie;
2) het al vroeg met de patiënt bespreken van eventuele aanpassingen en/of hulpmiddelen die in een latere fase nodig zijn.
In het Experiment worden twee voorspelmodellen gebruikt om in te schatten hoeveel herstel er optreedt van de uitgevallen functies van het lichaam. Eén model voorspelt het herstel van de arm-handfunctie op basis van de score op de “Fugl Meyer test”. Een ander model richt zich op de kans dat een CVA-patiënt weer zelfstandig kan functioneren in het dagelijks leven op basis van de “Barthel index”. Bij deze klinimetrie zijn de fysiotherapeut en/of de ergotherapeut betrokken. Beide modellen zijn ontwikkeld door de (neuro)revalidatievakgroep van Rijndam revalidatie, Erasmus MC met Amsterdam UMC.
Naar bouwsteen ‘CVA-patiënten krijgen inzicht in herstel arm-handfunctie’.
Beter informeren over complicaties en delier
In het zorgpad CVA worden data verzameld om patiënten beter te kunnen informeren over complicaties en over delier. In dit deelproject zal middels geautomatiseerde data extractie de benodigde veelal ongestructureerde data uit het EPD worden gehaald. Op deze wijze kunnen we onder meer patiënten beter informeren over de individuele kans op een delier tijdens opname en kan bij een verhoogd risico gezamenlijk worden besloten over de inzet van maatregelen om de kans op een delier te verlagen. Parallel aan de dataverzameling wordt gekeken naar mogelijkheden voor een voor de patiënt begrijpelijke wijze van datavisualisatie.
Gebruik van uitkomstinformatie bij nazorgpoli
Bij CVA-patiënten worden PROMs afgenomen met als primaire doelstelling het bespreken van de uitkomsten op de nazorgpoli. CVA-patiënten komen in de meeste Santeon ziekenhuizen tussen de 6 en 12 weken na ontslag eenmalig terug op de nazorgpoli voor een consult met een verpleegkundig specialist. Tijdens dit gesprek worden de PROM-uitkomsten met de patiënt besproken.
Uit het behoefteonderzoek met CVA-patiënten kwam naar voren dat zij meer informatie willen krijgen over de “onzichtbare gevolgen” van een CVA zoals geheugenproblemen, vermoeidheid, angstgevoelens en prikkelbaarheid. Daarnaast zouden patiënten graag meer informatie willen krijgen over het risico op een nieuw CVA. Deelproject 4 bestaat uit verschillende initiatieven om middels het verzamelen en gebruiken van uitkomstinformatie aan deze behoeften tegemoet te komen, zoals de patiëntvriendelijke infographic CVA. Ook zijn inspiratiesessies PROMs georganiseerd. Zie tevens de factsheet over betekenisvolle informatie voor CVA-patiënten.
Patiënt infographic met uitkomsten van zorg in de Santeon ziekenhuizen
Bij een acute aandoening zoals een CVA is er geen mogelijkheid om te kiezen voor een ziekenhuis. Vanuit het oogpunt van externe transparantie is een online infographic ontwikkeld die is gebaseerd op de indicatoren van de verbetercycli van het Samen Beter programma van Santeon. In dit deelproject is de bestaande infographic doorontwikkeld naar een patiëntvriendelijke versie. De bestaande infographic is getoetst onder patiënten en hun naasten. Vooral informatie over de gevolgen van een CVA op het dagelijks functioneren, denkfuncties, emotionele problemen en vermoeidheid bleek interessant. Ook de ernst van een CVA en de functionele status is toegevoegd op basis van de input van patiënten.
De patiëntvriendelijke infographic CVA vind je hier.
Samenwerkingspartners
In het Experiment Uitkomstindicatoren werken de volgende partijen samen bij het verzamelen, gebruiken en toepassen van zorguitkomsten bij samen beslissen op het gebied van CVA:

